Bezpieczeństwo dróg oddechowych medyka w dobie COVID-19
Według danych resortu zdrowia od początku pandemii do połowy października na COVID-19 zachorowało w Polsce ok. 13,5 tys. pracowników służby zdrowia i ta liczba wciąż rośnie. To jeden z najwyższych odsetków zakażeń COVID-19 wśród personelu medycznego w Europie. Jak w tej trudnej sytuacji zadbać o nasze bezpieczeństwo, bezpieczeństwo medyków? Jednym z kluczowych elementów ochrony indywidualnej medyków jest maksymalne zabezpieczenie dróg oddechowych.
W jaki sposób mają zabezpieczyć się osoby najbardziej narażone na kontakt z chorym lub osobą będącą potencjalnym nosicielem, a więc my, medycy? Jest to możliwe i jesteśmy w stanie podjąć walkę nawet na najbardziej ryzykownych stanowiskach pracy. O ile maksymalnie się zabezpieczymy, w tym zadbamy o bezpieczeństwo o naszych dróg oddechowych. Mimo, że w wielu przekazach medialnych i opiniach ekspertów pojawia się sporo informacji, jak prawidłowo zabezpieczać się przed zakażeniem, to chorych wśród medyków lawinowo przybywa, a z moich obserwacji wynika, że w wielu ośrodkach i placówkach medycznych popełnia się błędy. Jako anestezjolog na oddziale zajmującym się pacjentami zarażonymi koronawirusem opowiem o naszym bezpieczeństwie, bezpieczeństwie medyków.
Maski medyczne (chirurgiczne) tylko dla pacjentów
Maski medyczne są stosowane w celu ograniczenia przenoszenia czynników zakaźnych od personelu do pacjentów podczas zabiegów chirurgicznych
i w innym otoczeniu medycznym o podobnych wymaganiach. Zgodnie z normą europejską (PN-EN 14863) teoretycznie nie powinny mieć zastosowania w indywidualnej ochronie pracowników służby zdrowia. Po prostu nie zostały zaprojektowane tak, aby być w pełni skutecznym środkiem ochrony osobistej dla personelu mogącego mieć kontakt z „pacjentami COVID”. Nawet ściśle określony sposób testowania tych maseczek, wynikający z norm, był stworzony, aby maksymalnie chronić pacjenta na sali operacyjnej, zapewniając jednocześnie optimum komfortu dla personelu. Tyle teoria, praktyka w dzisiejszych czasach wygląda zupełnie inaczej. Maski te, zwane chirurgicznymi, mają szereg niezaprzeczalnych zalet, które powodują, że są one z powodzeniem stosowane. Najważniejsze z nich
to: powszechna dostępność, niska cena, minimalny dyskomfort dla noszącego i − co również ważne − fakt, że w codziennym zastosowaniu w znaczą-
cy sposób ograniczają ryzyko. Według zebranego dotychczas piśmiennictwa ograniczają je o około 70%. Zrozumiałe jest jednak, że nikt dbający o swoje
bezpieczeństwo nie wejdzie świadomie do strefy zagrożonej występowaniem „aerozolu covidowego” w zwykłej maseczce chirurgicznej. Do takich warun-
ków minimalnym standardem powinny być maski o klasyfi kacji FFP3.
Półmaski filtrujące
Półmaski fi ltrujące FFP3 zapewniają ochronę dróg oddechowych przed różnymi wartościami stężenia zanieczyszczeń w zależności od całkowitego prze-
cieku wewnętrznego i fi ltracji cząstek o wielkości do 0,6 μm (pkt 8.5.2.2.2. normy PN-EN 149). Czy FFP3 jest najlepszym rozwiązaniem? I tak, i nie. Na krótkie
zabiegi lub krótkie wejścia jest ona odpowiednia i skuteczna, ale po dłuższym czasie użytkowania robi się wilgotna i wydychane powietrze ją ogrze-
wa. Pojawia się uczucie gorąca i duszności. Po wielu godzinach stosowania na twarzy często zaczynają pojawiać się podrażnienia naskórka, a nawet rany.
Jest to trudne do uniknięcia, ponieważ jej wysoki poziom zabezpieczenia (99%) zależy od ścisłego przylegania do twarzy. Półmaski fi ltrujące FFP3 są sprzedawane w uniwersalnych rozmiarach, są wykonywane z twardego materiału i nie zawsze potrafi ą dopasować się do różnych kształtów twarzy.Są w wersji jednokrotnego i wielorazowego użytku, ale nie można ich wyprać ani zdezynfekować, dlatego w praktyce często traktowane są jako jednorazowe. To z kolei wpływa na wysokie koszty ich użytkowania. Podczas jednego dyżuru kilkukrotnie wchodzę na oddział pacjentów zarażonych koronawirusem. Średni koszt jednej półmaski fi ltrującej waha się od 30 do 60 zł za sztukę. Miesięczny koszt zabezpieczenia maskami FFP3 i pozostałym strojem ochronnym jednego pracownika pracującego na oddziale „covidowym” to kilka tysięcy złotych.
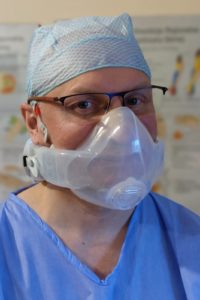
Maska z systemem czynnego podawania powietrza
Półmaski ochronne FFP3 zapewniają wysoką ochronę, ale praca w nich nie zapewnia maksymalnego komfortu. Wielokrotnie utrudniają oddychanie, ale i swobodną komunikację z pacjentami. Od kilku tygodni pracuję w masce z systemem czynnego podawania powietrza i filtrem HEPA/P3, masce HALO. Moim zdaniem jest to jeden z najbardziej zaawansowanych cywilnych zestawów ochrony dróg oddechowych na świecie. Maska jest szczelna, w części twarzowej zrobiona z miękkiego silikonu, zasysa czynnie poprzez silniczek z wentylatorkiem powietrze z zewnątrz. Powietrze jest przefi ltrowane, chłodne, a co ważne, w części twa-
rzowej mam nadciśnienie podawanego powietrza. Oznacza to, że nawet w przypadku nieumyślnego chwilowego rozszczelnienia nie zaaspiruję skażone-
go powietrza do dróg oddechowych. Podobnie jak strażacy wchodzący do zadymionego czy skażonego pomieszczenia, posiadający maskę z nadciśnieniem
w części nosowo-twarzowej. Unikają w ten sposób wdychania toksycznych oparów w przypadku chwilowej nieszczelności maski. Dodatkowo z tego względu po prostu w niej łatwiej się oddycha, ponieważ podobnie jak w wentylacji nieinwazyjnej „wtłacza” ona przefiltrowane powietrze do moich dróg oddechowych. To duże uproszczenie, ale oddaje subiektywne odczucia moich kolegów używających tego rodzaju systemu. Mogę ją łatwo i szybko zdezynfekować – część silikonową dokładnie odkażam i myję podczas kąpieli, a zabezpieczoną przed skażeniem część elektroniczną dla pewności przecieram środkiem dezynfekującym.
Podsumowanie
W warunkach zagrożenia najlepiej stosować systemy ochrony dróg oddechowych zapewniające minimalną ochronę na poziomie półmaski FFP3, ostatecznie FFP2. Celowo użyłem słowa „systemy”, bo aktualnie są dostępne rozwiązania zapewniające maksymalne bezpieczeństwo, a technicznie znacznie odbiegające
od zwykłej półmaski FFP3. Jest dopuszczone, w profesjonalnych zastosowaniach, stosowanie zwykłych masek chirurgicznych w strefach małego narażenia. Na podstawie moich doświadczeń z pracy w „szpitalu covidowym” nie rekomendowałbym nikomu jednak takiego rozwiązania. Bo co możemy uznać obecnie za strefę małego narażenia w pracy z pacjentem? Na oddziale większość pacjentów jest kaszlących, ograniczona przestrzeń, słaba wymiana powietrza, „aerozol covidowy” itd.